Qu'est-ce qu'un syndrome néphrotique ?
 Le rôle essentiel des reins consiste à épurer en permanence le sang pour maintenir à l’état stable les fonctions physiologiques de l’organisme. Normalement, les reins assurent, grâce à une sorte de filtre, l’élimination des déchets provenant surtout de l’alimentation, l’eau, le sel, l’urée produite par les protéines présentes dans la viande ou les produits laitiers. Ce filtre est très sélectif puisqu’il laisse passer l’eau et les solutés mais s’oppose au passage de certaines substances comme les protéines fabriquées par l’organisme. Ainsi, à l’état normal (physiologique), le passage de protéines dans les urines (protéinurie) est extrêmement faible (inférieur à 150 mg/24 heures).
Le rôle essentiel des reins consiste à épurer en permanence le sang pour maintenir à l’état stable les fonctions physiologiques de l’organisme. Normalement, les reins assurent, grâce à une sorte de filtre, l’élimination des déchets provenant surtout de l’alimentation, l’eau, le sel, l’urée produite par les protéines présentes dans la viande ou les produits laitiers. Ce filtre est très sélectif puisqu’il laisse passer l’eau et les solutés mais s’oppose au passage de certaines substances comme les protéines fabriquées par l’organisme. Ainsi, à l’état normal (physiologique), le passage de protéines dans les urines (protéinurie) est extrêmement faible (inférieur à 150 mg/24 heures).
Un syndrome néphrotique survient lorsque ce filtre est trop perméable et que les reins laissent passer dans les urines de grandes quantités de protéines (supérieure à 3 gr/j), surtout de l’albumine, présentes dans la circulation sanguine. Or le sang a besoin de protéines pour garder l’eau à l’intérieur des vaisseaux. Du fait de la perte urinaire massive de protéines (et notamment de l’albumine), l’eau et le sel sortent des vaisseaux pour aller dans les tissus environnants et provoquer la formation d’enflures ou oedèmes.
Comment reconnait-on un syndrome néphrotique ?
Un syndrome néphrotique est suspecté lorsqu’il existe des oedèmes, responsables d’une bouffissure des paupières le matin, d’un gonflement des chevilles dans la journée en position debout (difficultés à porter ses chaussures). L’excès d’eau et de sels dans l’organisme peut également entraîner un gonflement de l’abdomen (ascite), des bourses chez l’homme (hydrocèle), un épanchement dans la plèvre qui entoure les poumons (épanchement pleural). Ces oedèmes sont gênants mais le plus souvent ne sont pas dangereux.
Devant ces oedèmes, on peut facilement affirmer qu’il s’agit d’un syndrome néphrotique en recherchant la présence de protéines dans les urines. La façon la plus simple de le faire est d’utiliser des bandelettes, type Albustix® (commercialisées en pharmacie), que l’on trempe dans les urines et dont on compare ensuite la couleur avec celles qui sont indiquées sur le flacon. La couleur de la bandelette va passer du jaune lorsqu’il n’y a pas de protéinurie au vert pâle ou foncé selon l’importance de la protéinurie. On peut ainsi savoir si cette recherche de protéinurie est négative ou positive, avec une échelle à une, deux, trois ou quatre croix. La présence de « traces » ne doit pas inquiéter. Il s’agit donc d’un test purement qualitatif de dépistage.
Lorsque la recherche de protéines à la bandelette est positive, il est important de préciser la quantité de protéines perdues dans les urines. Cela peut se faire au laboratoire sur un recueil d’urines de 12 heures ou de 24 heures (test quantitatif). Pour effectuer ce recueil, les premières urines sont jetées et l’heure est notée. Il faut ensuite garder dans un bocal ou une bouteille en plastique toutes les urines pendant les 12 ou 24 heures suivantes et noter l’heure à laquelle les dernières urines ont été recueillies.
Le taux de protéinurie et en particulier son index de sélectivité (protéinurie sélective, constituée quasi exclusivement d’albumine ou, au contraire, peu sélective, faite d’albumine et d’autres protéines) permet d’orienter le clinicien sur la nature du syndrome néphrotique.
Quelles sont les causes de syndrome néphrotique ?
De nombreuses maladies touchant les reins peuvent être responsables d’un syndrome néphrotique. Pour cette raison, des examens sanguins et une biopsie rénale sont nécessaires afin d’identifier cette cause.
Chez l’adulte jeune, le syndrome néphrotique est le plus souvent en rapport avec ce que l’on appelle un syndrome néphrotique idiopathique (dont on ne connaît pas la cause), également appelé néphrose. Il s’agit d’une maladie rare qui touche chaque année une dizaine de nouveaux patients pour 100 000 habitants. La maladie est plus fréquente chez l’homme que chez la femme. La tension artérielle est normale, les urines sont claires et les examens de sang montrent que les taux d’urée et de créatinine sont normaux. Ceci indique qu’il n’y a pas d’insuffisance rénale. Le rein apparaît presque normal si on l’examine sous le microscope après une ponction biopsie rénale (PBR).
Bien que ce tableau clinique soit typique du syndrome néphrotique à lésions glomérulaires minimes, également appelé néphrose, il ne permet pas d’exclure formellement les autres causes de syndrome néphrotique qui peuvent se présenter avec des manifestations similaires. C’est pourquoi il est indispensable de réaliser, chez l’adulte, une biopsie rénale afin de confirmer le diagnostic de néphrose par une étude histologique (étude au microscope du tissu rénal).
D’autres symptômes sont plus rares. Une hématurie microscopique (sang dans les urines non visible à l’oeil nu) est présente chez environ 20 % des patients. Les chiffres de tension artérielle sont élevés chez environ 20 % des patients. Une insuffisance rénale habituellement réversible est présente chez environ 10 % des patients lors de la prise en charge initiale.
Quels sont les résultats attendus de la biopsie rénale au cours du syndrome néphrotique idiopathique de l'adulte ?
Le syndrome néphrotique idiopathique de l’adulte regroupe avec une fréquence sensiblement similaire deux entités qui peuvent être différenciées grâce à l’étude histologique du tissu rénal :
Le syndrome néphrotique à lésions glomérulaires minimes (LGM) qui est défini par la présence d’un rein presque normal lors de l’étude histologique.
La hyalinose segmentaire et focale (HSF) qui comporte des zones de fibrose.
Cette distinction histologique est importante à prendre en considération notamment dans la prise en charge thérapeutique.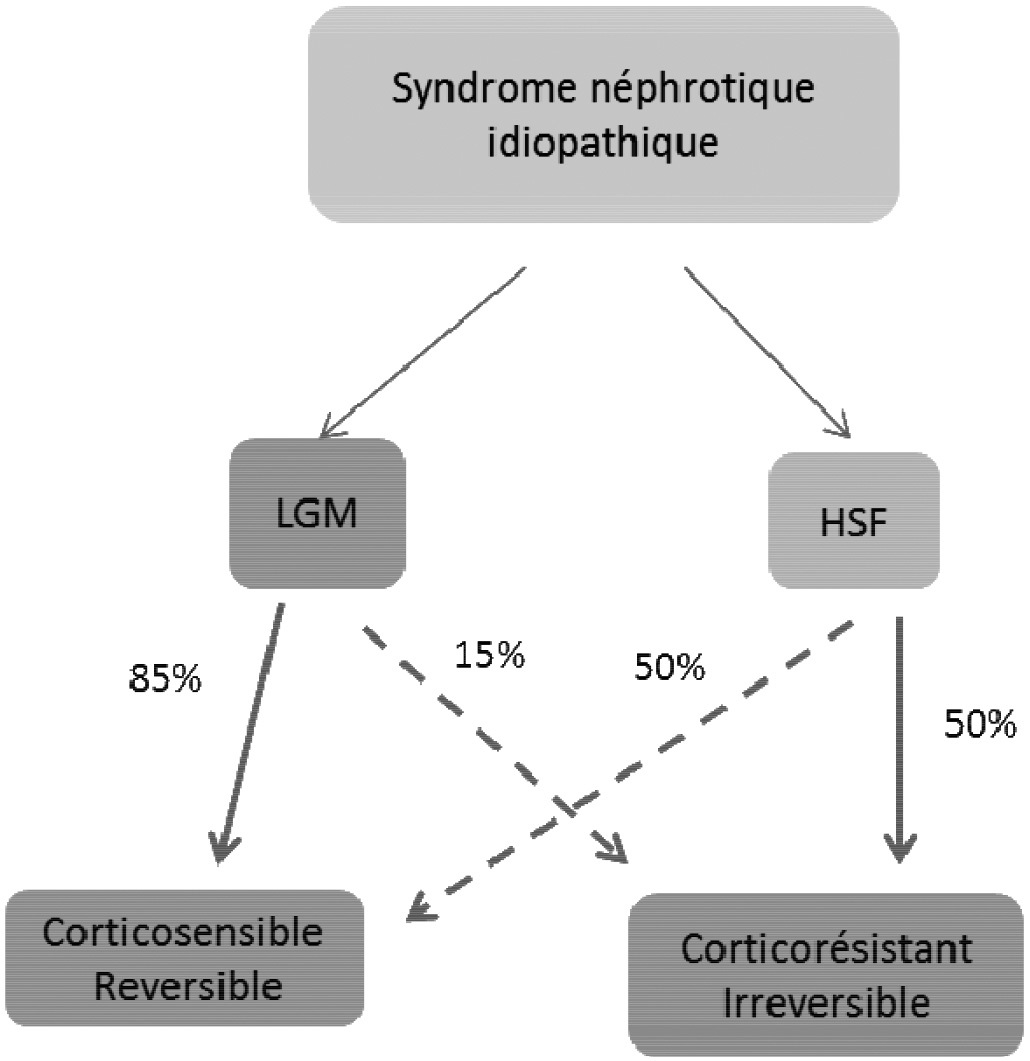
Association du syndrome néphrotique avec d'autres pathologies
Bien que l’origine du syndrome néphrotique idiopathique ne soit pas connue, des éléments cliniques et thérapeutiques sont en faveur d’une altération du système immunitaire. Par ailleurs, il est important de noter qu’un certain nombre de maladies (acquises ou congénitales), de médicaments ou de toxiques peuvent dans certains cas être responsables d’un syndrome néphrotique à lésions glomérulaires minimes ou d’une hyalinose segmentaire et focale chez les adultes.
Quelles sont les conséquences d'un syndrome néphrotique ?
En dehors des oedèmes, le syndrome néphrotique expose à certaines complications. Il est important de traiter le syndrome néphrotique car il existe des traitements efficaces qui permettent d’éviter ou de contrôler ces complications.
Troubles de la coagulation du sang
Le syndrome néphrotique est responsable d’anomalies de la coagulation (état d’hypercoagulabilité) qui augmentent le risque de formation de caillots dans la circulation. Les caillots peuvent se former dans les veines des membres supérieurs ou inférieurs, les veines rénales, les vaisseaux cérébraux, les artères pulmonaires et peuvent entraîner des complications.
Infections
En raison d’une diminution de la réponse immunitaire, les infections bactériennes sont fréquentes et peuvent survenir au début de la maladie. Il peut s’agir d’une péritonite. En dehors de la péritonite, les patients peuvent développer une méningite, une pneumonie ou une cellulite qui est une infection des tissus sous-cutanés.
Les infections virales peuvent être favorisées par le traitement que l’on donne pour traiter le syndrome néphrotique comme la prednisone ou les immunosuppresseurs. C’est en particulier le cas de la varicelle qui peut être grave. Il existe des médicaments efficaces qu’il faut donner si la varicelle se déclare afin d’éviter les complications de cette maladie.
Il est important de noter que pour un patient sur trois, les rechutes du syndrome néphrotique sont déclenchées par de banals épisodes infectieux (infections ORL) dont la guérison, spontanée ou sous antibiothérapie, peut entraîner la rémission sans que le traitement du syndrome néphrotique ne soit modifié.
Hyperlipidémie
Elle se traduit par une augmentation des taux sanguins de cholestérol et parfois des triglycérides.
Ces anomalies disparaissent habituellement lors de la rémission du syndrome néphrotique.
Autres complications
La fuite urinaire des protéines peut être responsable à long terme d’un état de malnutrition avec fonte musculaire et déminéralisation osseuse. Ceci peut être le cas lorsque les traitements ne sont pas efficaces et n’entraînent pas la rémission.
La baisse de l’albumine dans le sang provoque l’augmentation des taux sanguins des médicaments habituellement liés à l’albumine. Le risque de surdosage et d’effets toxiques est donc augmenté nécessitant le réajustement des doses de médicaments.
Si le syndrome néphrotique est résistant au traitement, des lésions peuvent progresser au niveau des reins et entraîner une insuffisance rénale chronique. Cela peut s’observer avec la forme de type hyalinose segmentaire et focale mais l’insuffisance rénale est exceptionnelle avec le syndrome néphrotique à lésions glomérulaires minimes.
Quel est le traitement du syndrome néphrotique idiopathique ?
Le traitement a deux buts : limiter les conséquences du syndrome néphrotique (traitement symptomatique), en particulier les oedèmes, et faire disparaître la protéinurie (traitement curatif).
A- Limiter les conséquences du syndrome néphrotique :
Les oedèmes sont la conséquence d’une diminution de l’élimination de l’eau et du sel par les reins. Le régime alimentaire doit donc être le plus pauvre possible en sels. Il faut éviter les aliments riches en sels et ne pas ajouter de sels sur les aliments lors des repas.
Les diurétiques sont des médicaments qui permettent d’augmenter l’élimination de l’eau et du sel par les reins. Les diurétiques doivent être utilisés avec prudence, uniquement si les oedèmes sont très importants et entraînent une gêne. En effet, les diurétiques peuvent favoriser des complications, en particulier la baisse de la tension artérielle et la formation de caillots dans la circulation sanguine.
Les perfusions d’albumine sont rarement nécessaires sauf si les oedèmes importants persistent et que la rémission n’est pas obtenue. Une perfusion d’albumine est parfois nécessaire au début du syndrome néphrotique ou lors d’une rechute quand il existe une baisse de la pression artérielle avec un pouls rapide et des mains froides (collapsus).
Les traitements anticoagulants (héparine de bas poids moléculaire, antivitamine K) sont habituellement recommandés lorsque les taux sanguins d’albumine sont inférieurs à 20 gr/l pour prévenir le risque de formation de caillots sanguins dans la circulation. Dans tous les cas, ces traitements devront être arrêtés avant la réalisation de la Ponction Biopsie Rénale (de 72 heures pour les antivitamines K, à 24 heures pour l’héparine, avant la PBR) et repris à distance de cette même biopsie pour limiter le risque de saignement.
Le traitement de l’hyperlipidémie n’est envisagé que dans les cas de syndrome néphrotique résistant à toute thérapeutique.
B- Faire disparaître le syndrome néphrotique :
Le traitement de fond repose sur la corticothérapie. La corticothérapie repose sur un traitement par prednisone (Cortancyl®) ou un médicament de la même famille comme, par exemple, la prednisolone (Solupred®).
Chez l’adulte, le schéma thérapeutique est sensiblement identique à celui de l’enfant mais doit tenir compte de certaines spécificités, notamment la rémission complète est plus tardive (4 à 6 semaines) et la corticorésistance plus fréquente (20 %). En revanche, la fréquence des rechutes semble identique à celle des enfants (60 à 80 %).
Le traitement de première intention chez les adultes présentant un syndrome néphrotique en rapport avec des lésions glomérulaires minimes repose habituellement sur une corticothérapie (Cortancyl®) à la posologie de 1 mg/kg/j pendant 8 à 12 semaines) avec diminution progressive des doses) pour une durée totale de 6 mois. La protéinurie disparaît en moyenne chez 40 % des patients après 4 semaines de traitement, 60 % après 8 semaines et 80 % des patients à la fin du traitement.
Dans la forme avec lésions histologiques de hyalinose segmentaire et focale, un traitement prolongé par Cortancyl®) est le plus souvent nécessaire pour obtenir une rémission complète (Cortancyl®) : 1 mg/kg/j pendant 3 à 4 mois). La rémission complète est obtenue dans environ 50 % des cas.
En fonction de la réponse au traitement corticoïde, on peut distinguer trois formes cliniques évolutives : les formes corticosensibles, les plus fréquentes, les formes corticodépendantes caractérisées par la survenue de rechutes lors de la diminution ou à l’arrêt des corticoïdes et les formes corticorésistantes qui sont définies par la persistance du syndrome néphrotique en dépit d’une corticothérapie intensive.
C- Le traitement des rechutes des syndromes néphrotiques idiopathiques corticorésistants et corticodépendants de l’adulte.
Comme chez les enfants, les adultes atteints de syndrome néphrotique idiopathique sont exposés au risque de rechute. Ces rechutes peuvent survenir lors de la diminution des doses de prednisone (corticodépendance) ou après l’arrêt du traitement. Elles sont souvent favorisées par une infection telle une rhino-pharyngite ou une angine. Une allergie à certains aliments, aux acariens ou aux
pollens par exemple peut également être un facteur favorisant des rechutes. Chez l’adulte, le stress peut être un facteur important de rechutes.
La fréquence des rechutes est estimée à environ 60 à 80 % au cours du syndrome néphrotique lié à des lésions glomérulaires minimes. Elles surviennent le plus souvent plus de 3 mois après la rémission complète et sont plus fréquentes chez les patients de moins de 45 ans.
Au cours de la hyalinose segmentaire et focale, les rechutes semblent moins fréquentes ; mais du fait de la moins bonne réponse à la corticothérapie, d’autres traitements sont envisagés.
L’intérêt de la surveillance quotidienne des urines à la bandelette Albustix® est qu’elle permet de dépister une rechute bien avant que n’apparaissent des oedèmes. Le traitement sera alors mis rapidement en oeuvre afin de limiter les conséquences de cette rechute.
En cas de rechute, la corticothérapie sera réintroduite tous les jours jusqu’à ce que la rémission soit obtenue puis à nouveau donnée un jour sur deux. La dose de prednisone sera ensuite diminuée de façon à arriver à un seuil un peu plus élevé que la dose que recevait le patient au moment de la rechute. Cette dose sera maintenue plusieurs mois. C’est le principe de la « corticothérapie discontinue prolongée ».
Si la dose nécessaire pour maintenir la rémission est trop élevée et/ou entraîne des effets secondaires importants, on aura alors recours à d’autres traitements. Il en est de même chez les patients présentant un syndrome néphrotique idiopathique corticorésistant.
Le cyclophosphamide (Endoxan®)
Il s’agit d’un immunosuppresseur, autrement dit un médicament qui diminue les systèmes de défense de l’organisme en empêchant les cellules du système immunitaire de se diviser.
Chez les patients atteints de syndrome néphrotique avec nombreuses rechutes, le cyclophosphamide est donné à doses relativement faibles et pendant une durée de temps limitée de 3 mois afin d’éviter le risque de complications, en particulier de stérilité. Ce type de complication n’est à craindre que pour des doses et des durées de traitement nettement plus importantes.
Pendant la durée du traitement, il est nécessaire de contrôler le taux de globules blancs une fois par semaine et d’arrêter transitoirement le traitement si ce taux est trop bas. En cas d’infection sous traitement, le cyclophosphamide doit être arrêté pendant quelques jours jusqu’à la guérison de l’épisode infectieux. Le médicament doit être pris le matin de préférence car il est éliminé dans les urines et le produit peut abîmer la vessie s’il y reste longtemps.
La ciclosporine (Néoral®, Sandimmun®)
Il s’agit également d’un immunosuppresseur qui empêche l’action des lymphocytes sans diminuer leur nombre.
Le traitement par ciclosporine peut être efficace chez des patients ayant un syndrome néphrotique corticodépendant et/ou corticorésistant. Il permet de diminuer et même d’arrêter la corticothérapie lorsque celle-ci est mal tolérée. Cependant, le traitement doit être poursuivi plusieurs mois ou années car des rechutes surviennent très souvent quand le médicament est diminué ou arrêté.
La ciclosporine est habituellement utilisée en cas de rechutes malgré un traitement par cyclophosphamide. En effet, elle est susceptible d’abîmer le rein, raison pour laquelle elle n’est pas utilisée d’emblée. Cette action néfaste sur le rein peut être observée sur la biopsie rénale de contrôle que l’on effectue au bout de 18 mois à 2 ans de traitement.
En dehors de son effet néfaste sur le rein, la ciclosporine peut faire pousser les poils (hirsutisme) et augmenter la taille des gencives. La tension artérielle peut augmenter durant
le traitement mais il s’agit d’évènements très rares et discrets qui ne justifient habituellement pas l’interruption du traitement.
Autres médicaments
Des études cliniques récentes rapportent l’efficacité du mycophénolate mofétyl (Cellcept®, Myfortic®), et du Tacrolimus (Prograf®) dans le syndrome néphrotique idiopathique. D’autres études sont néanmoins nécessaires pour confirmer ou pas ces résultats, avant que ces médicaments ne soient utilisés de manière systématique.
D’autres médicaments se sont révélés actifs sur la protéinurie dans certaines situations mais ils ne sont habituellement indiqués que lorsque les traitements précédents ont échoué. Il s’agit des Inhibiteurs de l’Enzyme de Conversion (IEC) et des Antagonistes de l’Angiotensine II (Sartans). Ils permettent d’agir à la fois sur la protéinurie et sur l’hypertension qui est parfois associée au syndrome néphrotique. Dans le cas du syndrome néphrotique idiopathique, leur efficacité est controversée.
Comment le syndrome néphrotique corticonsensible évolue-t-il à long terme, à l'age adulte ?
Environ 40 % des personnes qui ont eu de nombreuses rechutes dans l’enfance continue à présenter des rechutes à l’âge adulte. Un élément important est que tant que le syndrome néphrotique continue de répondre au traitement, ce qui est le plus souvent le cas, il n’y a pratiquement pas de risque que la maladie se complique d’insuffisance rénale.
Chez l’adulte, le pronostic d’un syndrome néphrotique en rapport avec des lésions glomérulaires minimes est bon puisque qu’environ « seuls » 10 % des patients développent une insuffisance rénale. La situation diffère chez les patients présentant un syndrome néphrotique idiopathique en rapport avec des lésions de hyalinose segmentaire et focale où le risque d’évolution vers l’insuffisance rénale chronique est d’environ 50 %, 6 à 8 ans après le diagnostic. Il s’agit habituellement de formes corticorésistantes qui répondent peu ou pas au traitement immunosuppresseur (Ciclosporine®, Endoxan®, Cellcept®).
